Лечение фибромы на десне, губе и других мягких тканях ротовой полости обычно включает хирургическое вмешательство — удаление лазером или радиоволновым методом. В некоторых случаях возможно обойтись без радикальной терапии, что зависит от причин образования и возможности устранения провоцирующих факторов.
Для точной диагностики необходимо пройти стоматологический осмотр, проконсультироваться с врачом и, при необходимости, сделать снимок пораженного участка. Своевременное обращение в клинику снижает риск осложнений. Также пациенту рекомендуется соблюдать профилактические меры для предотвращения заболевания и его последствий.
Что такое фиброма
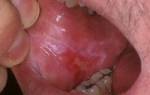
Фиброма — это доброкачественное новообразование в виде небольшого узла на ножке или широком основании, состоящее из соединительной ткани. Обычно она локализуется на слизистых оболочках десен, губ, неба и внутренней стороне щек, реже — на языке. Патология чаще встречается у младших школьников и подростков в возрасте 6-15 лет.
На ранних стадиях пациент не испытывает боли и может не замечать фиброму. По мере роста узел становится ощутимым и может случайно травмироваться.
Может ли фиброма рассосаться сама по себе? В большинстве случаев требуется хирургическое иссечение. Однако операция несложная и длится менее часа. Опытный врач устраняет дефект без осложнений и долгого реабилитационного периода. В клиниках применяются лазерные и радиоволновые методики.
Несмотря на относительную безвредность фибром, их лечение необходимо даже при отсутствии дискомфорта. Если уплотнения увеличиваются и подвергаются травмам, существует риск инфекции. В таком случае лечение может быть длительным и сложным, не всегда приводя к положительному результату. Кроме того, отсутствие терапии может привести к перерождению новообразования в злокачественное.
Причины образования
После многочисленных исследований ученым не удалось составить исчерпывающий список факторов, провоцирующих развитие патологии. Однако некоторые состояния встречаются чаще всего. Например, наследственная предрасположенность к фибромам на деснах, языке, внутренней стороне щек и других участках слизистых оболочек. В таких случаях болезнь обычно развивается у детей в возрасте от 1 до 10 лет.
В анамнезе пациентов с данным диагнозом часто фиксируется регулярное травматическое воздействие. Это может быть постоянное прикусывание определенной области мягких тканей или травмы от острых краев коронок, ортодонтических конструкций, плохо зафиксированных протезов и твердой пищи.
Прием некоторых лекарств также может способствовать появлению доброкачественных уплотнений у людей разных возрастов. Препараты, которые могут вызывать фиброматоз, включают:
- Циклоспорин, используемый для предотвращения отторжения органов при трансплантации.
- Вальпроат, применяемый при эпилепсии.
- Верапамил и другие блокаторы кальциевых каналов.
- Синтетические эстрогены в оральных контрацептивах и других гормональных препаратах.
Воспалительные процессы в ротовой полости, такие как стоматит, глоссит, пародонтоз и гингивит, также могут способствовать развитию заболевания.
Хотя наследственный фактор исключить нельзя, риск возникновения образований можно существенно снизить, соблюдая простые профилактические правила:
- Соблюдать гигиену полости рта.
- Регулярно проходить профессиональную чистку от налета и зубного камня.
- Беречь мягкие ткани от травм (избегать твердой пищи и прикусывания) и резких температурных перепадов.
- Своевременно лечить стоматологические заболевания.
- Консультироваться с врачами перед началом приема лекарств и избегать самолечения.
- Посещать стоматолога для профилактики не реже раза в полгода.
Классификация фибром
Патология классифицируется по нескольким критериям. К ним относятся плотность доброкачественного новообразования, его происхождение и степень выраженности клинических проявлений.
Плотная фиброма
Образования характеризуются твердой консистенцией из-за жестких волокон соединительной ткани и небольшого количества ядер. Чаще всего они встречаются на десневых поверхностях и небе.
Мягкая фиброма
Волокнистые структуры тонкие и расположены свободно, что придает им мягкость. Этот тип чаще всего встречается на языке и внутренней стороне щек. Доброкачественные новообразования смешанного типа, которые сочетают признаки различных разновидностей, могут появляться на подъязычной части и слизистых оболочках дна ротовой полости. Например:
- Фибролипома. Твердая на ощупь из-за наличия фиброзных волокон. Устраняется оперативным путем, лазером или радиоволнами.
- Фиброгемангиома. Обычно возникает из-за инфекционных процессов в детском организме. У взрослых встречается крайне редко и никогда не перерождается в злокачественные опухоли. Чаще всего лечится хирургически, но в некоторых случаях может рассосаться самостоятельно.
Фиброма от раздражения
Это не опухоль, а результат реактивной гиперплазии. Хроническая патология проявляется очаговыми поражениями, вызванными систематическим механическим воздействием и травмированием.
Чаще всего причиной являются коронки, пломбы и протезы. В случае протезов заболевание называется протезной гранулемой. Ортопедическая конструкция оказывает постоянное давление на альвеолярный отросток, что приводит к его резорбции, смещению вперед и образованию уплотнений с последующим воспалительным процессом.
К группе риска относятся не только пациенты, прошедшие протезирование, но и люди с несвоевременно вылеченным кариесом, зрелого возраста и с инородными предметами в ротовой полости (например, при пирсинге). Исследования показывают, что гипертрофическим изменениям более подвержены женщины.
Симметричные фибромы
Врачи диагностируют новообразования в области третьих моляров, между деснами и небом. На ощупь опухоль твердая и по форме напоминает фасолину.
Этот тип уплотнений не является истинным фиброматозом. Это разросшиеся ткани десневых оболочек, сопровождающиеся рубцеванием и другими подобными изменениями.
Дольчатая фиброма
Образования возникают из-за реактивной гиперплазии при постоянном травмировании чувствительных волокон протезами или другими ортопедическими конструкциями. Их главная характеристика — шершавая, рельефная поверхность, при прощупывании ощущаются бугорки.
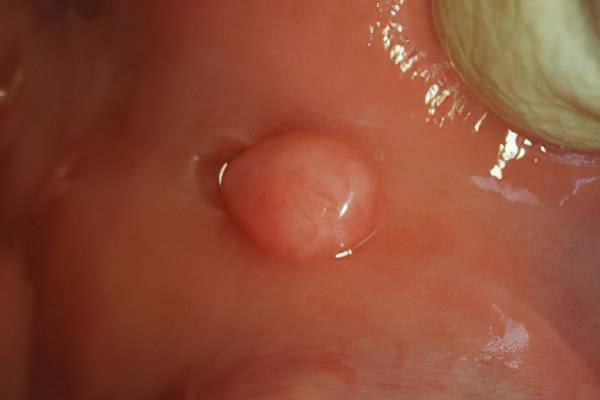
Фиброзный эпулис
Это плотное разрастание ткани розоватого оттенка, не вызывающее боли или дискомфорта. Края часто гиперемированы, имеют четкие границы и неправильную форму. Основание широкое.
Чаще всего поражается вестибулярная часть десен. Иногда новообразование возникает в межзубных промежутках в виде седла, распространяясь на внутриротовую поверхность.
Зачастую в патологической области находится зуб с плохо припасованной металлической коронкой, обширным кариозным поражением или протезным кламмером. Эти структуры могут провоцировать хронический воспалительный процесс, приводящий к образованию гранул, которые со временем превращаются в зрелые соединительные фиброзные волокна.
В стоматологии также встречаются ангиоматозные эпулисы. Они имеют более яркий оттенок, мягче на ощупь и склонны к кровоточивости. Кровь может появляться не только при механическом воздействии, но и без него. При диагностических исследованиях на патологическом участке обнаруживаются многочисленные сосудистые разветвления.
Симптомы
Первые признаки заболевания часто остаются незамеченными, так как не вызывают болевых ощущений или дискомфорта. Однако специалист может определить начавшуюся лейкоплакию по внешнему виду слизистой оболочки, губ и области смыкания зубов.
Первый признак болезни — ороговевшая область серого цвета, которая может появиться на небе (у курильщиков), в уголках рта или на внутренней стороне щеки. На этом участке образуется легко убираемый белый налет, который через несколько дней возвращается. Пациент может ощущать уплотнение во рту, но большинство людей на это не обращает внимания.
Бляшки образуются диаметром до 4 сантиметров и могут появляться:
- на внутренней поверхности щек;
- на языке (на спинке или по бокам);
- на нёбе;
- на дёснах;
- в уголках рта.
Процесс формирования бляшек занимает до одного месяца. На первой стадии участок будущего образования выглядит немного припухлым, при прощупывании уплотнения не ощущается. Со временем слизистая оболочка в месте припухлости теряет блеск и становится шероховатой, что заметно при касании.
Болевых ощущений не возникает, иногда возможно ощущение сухости в очаге. Постепенно окраска пятен меняется с серого на ярко-белый. Пятна обычно имеют четкие границы. Их увеличение возможно, если болезнь переходит во вторую стадию, называемую веррукозной.
Лейкоплакия может привести к кандидозу и злокачественным образованиям. В запущенном состоянии заболевание трудно поддается лечению: пораженные участки роговеют, могут образовываться язвы, и инфекция постепенно охватывает другие участки рта.
Диагностика фибром верхней и нижней челюсти
Врач не назначит лечение, пока не убедится в правильности диагноза. Для этого проводятся диагностические процедуры, результаты которых подтвердят или опровергнут опасения медиков.
Сначала пациента просят описать симптомы. Стоматолог проводит осмотр и пальпацию новообразования. Однако этого недостаточно для разработки терапевтической тактики, поскольку важно определить глубину прорастания опухоли в мягкие ткани. Для этого выполняется ультразвуковое исследование.
В сложных случаях, таких как язвы или воспалительные процессы на десне, показана биопсия. После хирургического удаления опухоли фрагменты направляются на гистологический анализ.
Обследование необходимо не только для установления диагноза, но и для выявления факторов, спровоцировавших недуг. Проводится полный стоматологический осмотр для подтверждения наличия воспалений. Также требуется рентгенография, ортопантомограмма и другие снимки в разных проекциях.
Если у пациента есть протезы, может понадобиться консультация стоматолога-ортопеда для исключения травматического воздействия искусственных элементов на слизистые оболочки.
Дифференциальная диагностика
Биопсия — один из самых информативных методов для различения фибромы и других доброкачественных новообразований. Она необходима при подозрении на папиллому, липому, эпулис, нейрофиброму, кисту, плоскоклеточную карциному, бородавку и другие образования.
Если нарост находится на языке или подъязычной части, важно отличить его от других уплотнений. Своевременная диагностика позволяет выявить рак на ранних стадиях и провести эффективное лечение с коротким восстановительным периодом.
Лечение фибромы полости рта
Наиболее эффективным и распространенным методом лечения остается оперативное вмешательство. Уплотнение удаляется с помощью лазера или радиоволн, а процедура длится около получаса. Если новообразование большое, после его удаления рана закрывается лоскутом из окружающих тканей.
Если патология вызвана приемом определенных лекарств, их следует полностью исключить и заменить на альтернативные с аналогичными свойствами. После отмены препаратов внешний вид слизистых часто восстанавливается самостоятельно, а вероятность рецидивов становится минимальной. Однако это не касается запущенных случаев.
Без операции можно обойтись и при травмирующем воздействии ортопедических конструкций, таких как коронки, пломбы или протезы. Устранение провоцирующего фактора часто приводит к уменьшению или полному исчезновению доброкачественного образования. Возможно, потребуется замена старых конструкций на новые.
В интернете можно встретить истории о лечении домашними средствами. Однако стоит помнить, что недуг не лечится народными рецептами. Травяные отвары и настои могут использоваться только как вспомогательные элементы в комплексной терапии.
Подведем итоги
Слизистые фибромы на внутренней стороне щек, деснах, губах и языке растут медленно и обычно не вызывают значительного дискомфорта. Хотя они не опасны, важно устранять их как можно раньше. Доброкачественное уплотнение в ротовой полости может переродиться в злокачественное при регулярном травмировании, что требует серьезного лечения и может угрожать жизни.
Народные методы не помогут избавиться от этой проблемы. Необходимо пройти стоматологическую диагностику и проконсультироваться со специалистами. Обычно требуется хирургическое иссечение, но при небольших размерах наростов, отсутствии тяжелых симптомов и устранении провоцирующих факторов возможно быстрое восстановление тканей без операции.
Не стоит беспокоиться, если врач рекомендует операцию. В современных клиниках применяются лазерные и радиоволновые методы удаления в амбулаторных условиях. Эти методы являются щадящими и эффективными. Раннее обращение к врачу и квалифицированное иссечение играют ключевую роль в положительном прогнозе лечения фибромы.
Лейкоплакия полости рта: симптомы, лечение
Заболевание, при котором воспаляется слизистая оболочка полости рта, называется лейкоплакией. В первую очередь поражаются каймы губ. Это заболевание опасно, так как может привести к онкологии.
Лейкоплакия полости рта: причины болезни
К причинам развития заболевания относятся:
- Курение. Табак воздействует на ротовую полость термическими (дым с температурой около 60 градусов Цельсия) и химическими раздражителями (никотин, смолы, продукты горения). Жевательный табак также является провоцирующим фактором.
- Долгосрочное употребление очень горячей или очень холодной пищи.
- Механическая травма (неправильный прикус, острые края зубов, неправильно установленные ортопедические конструкции).
- Металлические пломбы, вызывающие гальванические токи.
- Вдыхание паров бензина, бензола, лаков, красок и других смол.
- Нарушение гормонального фона, постоянные стрессы и нехватка ретинола.
Виды
- Простая или плоская лейкоплакия встречается чаще всего. Обычно её выявляют случайно во время осмотра у стоматолога, так как пациенты не испытывают никаких симптомов. Редко может возникать жжение или изменяться внешний вид слизистой. Если поражён язык, возможна потеря вкусовых ощущений.
- Волосатая лейкоплакия языка напоминает стоматит. Пятна могут иметь разные формы и размеры, цвет варьируется от бледно-серого до белого. Поверхность слизистой в поражённой области становится слегка шероховатой. На щеках проявляется в виде цельных или прерывистых линий, а на губах выглядит как наклеенная тонкая бумага.
- Веррукозная лейкоплакия — это второй этап заболевания. Ороговение утолщается, и поражённый участок возвышается над окружающими тканями. При прикосновении ощущается уплотнение.
- Эрозивная форма возникает при несвоевременной диагностике предыдущих стадий. Пациенты ощущают боль при воздействии на очаг раздражителей, во рту появляются эрозии или язвы.
- Мягкая лейкоплакия — одна из разновидностей рака. Её отличает шелушение тканей в области поражения. Для уточнения диагноза требуется гистологическое исследование клеток.
- Лейкоплакия Таппейнера поражает людей, злоупотребляющих курением. Исследования показывают, что ежедневное выкуривание 10 сигарет увеличивает риск развития заболевания в 50 раз; с увеличением числа сигарет риск возрастает.
Болезнь начинается с образования очагов на нёбе (иногда на деснах). Слизистая оболочка меняет цвет на ярко-серый или синеватый, что заметно невооружённым глазом, и на ней появляются складки. Могут возникать красноватые узелки, что сопровождается инфекционными воспалениями ротовой полости из-за скопления секрета слюнных желёз в тканях.
Диагностика лейкоплакии полости рта
Лечение любого заболевания начинается с диагностики, и лейкоплакия не является исключением.
Врач проводит опрос пациента для выявления факторов, способствующих заболеванию. К ним относятся регулярное воздействие табачного дыма, работа в вредных условиях и недавние стоматологические операции.
Затем назначаются лабораторные исследования, которые могут включать:
- биопсию с анестезией;
- микроскопическое исследование образца ткани для определения наличия раковых клеток;
- мазок слизистой;
- пробу Шиллера, при которой слизистая окрашивается раствором йода — очаги лейкоплакии не окрашиваются;
- анализ крови на уровень СОЭ, повышение которого может указывать на злокачественные новообразования.
Кроме того, врач может назначить анализ мочи, биохимическое исследование крови и запросить результаты флюорографии. Также может потребоваться консультация онколога (при подозрении на рак), терапевта (для исключения инфекционных заболеваний) и дерматолога (для поиска других очагов заболеваний).
Лейкоплакия полости рта: лечение медицинскими препаратами
Лечение включает устранение факторов, вызвавших заболевание:
- отказ от курения;
- стачивание острых краев зубов;
- санация ротовой полости;
- замена пломб;
- использование средств для защиты губ.
Дополнительно назначается курс витамина A на месяц, который замедляет ороговение тканей.
Если меры не приводят к полному исчезновению симптомов, возможно хирургическое вмешательство: очаг иссекается, а в зависимости от стадии болезни применяются криодеструкция или электрокоагуляция.
Язвы требуют особого внимания, так как могут перерасти в рак. Для их лечения назначаются препараты, способствующие регенерации и эпителизации тканей. При отсутствии положительной динамики необходимо оперативное вмешательство.
Пациенты с лейкоплакией должны регулярно посещать стоматолога для контроля, чтобы предотвратить злокачественное перерождение клеток.
Кроме отказа от курения, пациенту корректируют диету: на время лечения исключаются острые и соленые блюда, рекомендуется увеличить потребление овощей и фруктов.
Назначаются следующие препараты:
- средства для восстановления эпителия (эффективен 30-процентный ацетат токоферола, который наносят на поврежденные участки трижды в день на 15 минут, затем смывают водой);
- антисептики (после каждого приема пищи рекомендуется полоскать рот раствором хлоргексидина 0,05%);
- анальгетики (например, Лидокаин, который наносят на слизистую перед едой при наличии болей).
Запрещено использовать препараты с раздражающим действием, так как это может привести к образованию раковых клеток.
Если в течение двух недель нет улучшений, назначается хирургическая операция: это может быть иссечение скальпелем или криодеструкция с использованием жидкого азота.
Лейкоплакия полости рта: чем лечить в домашних условиях
Помимо медикаментозного лечения, лейкоплакию полости рта можно лечить народными средствами. Вот основные рецепты:
- Полоскания травами: настои душицы, ромашки, женьшеня и других адаптогенов помогают уменьшить воспаление и повысить сопротивляемость организма.
- Регулярное употребление орехов и настоек на их основе.
- Полоскания отварами календулы, зверобоя и эвкалипта. Рекомендуется чередовать: один раз полоскать раствором соды, через пару часов — настоем из трав. Процедуру следует повторять не менее 5 раз в день.
- Смазывание пораженных участков облепиховым и оливковым маслами (плоды нужно размять, чтобы выделился сок).
Своевременное выявление заболевания и соблюдение рекомендаций врача способствуют быстрому выздоровлению и снижению риска осложнений. Начало лечения на ранней стадии практически исключает вероятность осложнений.