Что такое артериальная гипертензия? Это стойкое повышение артериального давления: систолического (САД) выше 140 мм рт. ст. и диастолического (ДАД) более 90 мм рт. ст.
Артериальная гипертензия — это основное патологическое состояние, которое создает условия для нарушений работы сердечной мышцы и нейроциркуляторных дисфункций.
Термин «гипертоническая болезнь» был впервые введен советским академиком Ф.Г. Лангом. Он имеет аналогичное значение с термином «эссенциальная гипертензия», который используется за рубежом, и обозначает повышение артериального давления выше нормы без явных причин.
Симптомы патологии
Признаки повышенного давления часто остаются незамеченными, что делает гипертензию скрытой угрозой. Стойкая гипертензия может проявляться головными болями, усталостью, сдавливанием в затылке и висках, носовыми кровотечениями и тошнотой.
Классификация артериальной гипертонии:
| Стадии гипертензии | Давление во время систолы | Давление во время диастолы |
|---|---|---|
| Начальная гипертензия 1 степени | 140–159 мм рт. ст. | 90–99 мм рт. ст. |
| Стойкая гипертензия 2 степени | 160–179 мм рт. ст. | 100–109 мм рт. ст. |
| Тяжелая гипертензия 3 степени | ≥ 180 мм рт. ст. | ≥ 110 мм рт. ст. |
| Изолированная АГ | > 140 мм рт. ст. | < 90 мм рт. ст. |
Систолическое давление для здорового человека должно быть в пределах 120–129 мм рт. ст., а диастолическое — 80–84 мм рт. ст. Систолическое давление от 130 до 139 мм рт. ст. считается высоко нормальным, а диастолическое — от 85 до 89 мм рт. ст.
Кодирование по МКБ-10
Болезни, характеризующиеся повышенным кровяным давлением I10-I15
| Код | Название |
|---|---|
| I10 | Эссенциальная (первичная) гипертензия. |
| I11 | Гипертензия с поражением сердца. |
| I12 | Гипертензия с поражением почек. |
| I13 | Гипертензия с поражением сердца и почек. |
| I15 | Вторичная гипертензия. |
Существует шкала оценки сердечно-сосудистого риска (ССР), которая влияет на течение и развитие болезни. Для определения ССР важно учитывать уровень кровяного давления и сопутствующие нарушения функций органов. Риск может быть низким, средним, высоким и очень высоким.
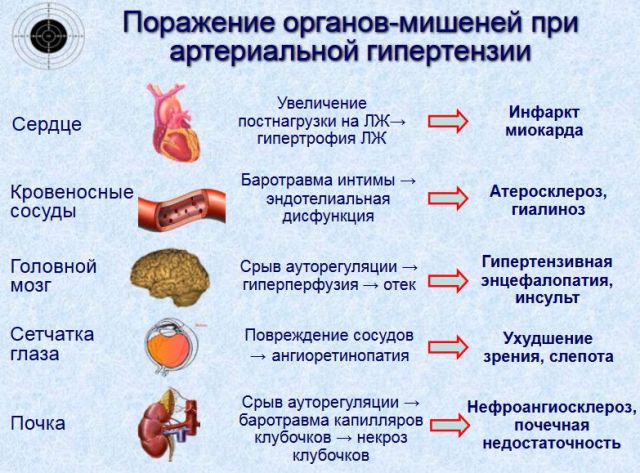
Осложнения артериальной гипертензии.
Причины и факторы риска
Причины артериальной гипертензии разнообразны. Это может быть связано с тяжелой или эмоциональной работой, а также с наследственными патологиями.
Факторы риска артериальной гипертензии, учитываемые при постановке диагноза и степени сердечно-сосудистого риска (ССР):
- Мужчины старше 55 лет более подвержены сердечно-сосудистым заболеваниям.
- Артериальная гипертензия чаще встречается у людей старше 65 лет.
- Курение снижает тонус сосудистых стенок и повышает артериальное давление.
- Нарушения липидного состава крови: увеличение липопротеинов низкой плотности и снижение липопротеинов высокой плотности.
- Повышенный уровень глюкозы в крови.
- Ожирение почти всегда сопровождается артериальной гипертензией.
- Неблагоприятный семейный анамнез по сердечно-сосудистым заболеваниям.
Для определения степени сердечно-сосудистого риска учитываются следующие факторы:
- Увеличение пульсового давления.
- Признаки гипертрофии левых камер сердца, особенно желудочка, на ЭхоКС и ЭКГ.
- Хронические заболевания почек и сопутствующая микроальбуминурия.
- Атеросклеротические бляшки на стенках сонных артерий.
- Сахарный диабет.
- Патологии сосудов головного мозга.
- Ишемическая болезнь сердца.
- Патологические изменения в сетчатке глаза.
Техника измерения АД
Как правильно измерять артериальное давление? Для этого используются различные аппараты. Измерение может проводить врач или медицинская сестра, а пациент также может сделать это самостоятельно с помощью автоматического тонометра.
Пациент должен сидеть, подняв руку до уровня сердца, и находиться в расслабленном состоянии. За несколько минут до измерения следует исключить кофе, чай, симпатомиметики и физическую активность.
Манжета накладывается на руку так, чтобы ее нижний край находился на 2 см выше локтевого сустава. Размер манжеты важен: людям с ожирением необходимо использовать манжету 20×42 см или 16×38 см.
С помощью резиновой груши нагнетается воздух до тех пор, пока не перестанет регистрироваться пульс на лучевой артерии. Затем воздух медленно спускается. С помощью фонендоскопа фиксируются тоны Короткова. Первый тон соответствует систолическому артериальному давлению (САД), а последний — диастолическому (ДАД). Измерение проводится дважды, и в дальнейшем давление определяют на руке с более высоким показателем.
Самоконтроль артериального давления помогает отслеживать динамические изменения. Часто его рекомендуют сочетать с суточным мониторингом артериального давления (СМАД).
СМАД — это метод, при котором пациент носит специальный портативный прибор с манжетой в течение суток. Прибор постоянно регистрирует изменения артериального давления. Пациенту рекомендуется вести дневник, записывая свои действия и время приема лекарств.
Показания для проведения СМАД и СКАД:
- Подозрение на повышение давления при виде врача (психологический фактор);
- Поражение сердца, почек или других органов без явного повышения АД;
- Колебания АД при нескольких посещениях врача;
- Снижение АД при смене положения с горизонтального на вертикальное;
- Значительное падение АД во время дневного сна;
- Подозрение на ночную артериальную гипертензию.
Используя результаты сфигмограммы и данные измерения давления на плече, можно рассчитать уровень центрального артериального давления. Для этого сначала собираются жалобы и анамнез, затем измеряются рост и масса тела для расчета индекса массы тела пациента.
Диагностика патологии
Диагностика артериальной гипертонии — ключевой этап в лечении и профилактике этого хронического заболевания. Своевременный диагноз позволяет пациенту быстро нормализовать артериальное давление и избежать серьезных осложнений. Важно обратиться к опытному врачу, который подберет индивидуальную схему лечения гипертонии.
Необходимые клинико-лабораторные исследования:
- Общий анализ крови и мочи.
- Определение уровня холестерина.
- Измерение скорости клубочковой фильтрации и уровня креатинина.
- Электрокардиограмма (ЭКГ).
Дополнительно назначают:
- Уровень мочевой кислоты и калия в крови.
- Наличие белка в моче.
- УЗИ почек, сосудов и надпочечников.
- Уровень сахара в крови и гликемический профиль.
- Эхокардиоскопия (ЭхоКС).
- Суточный мониторинг артериального давления (СМАД) и самоконтроль АД.
- Измерение скорости пульсовой волны в аорте.
- УЗИ сосудов почек, головы и шеи.
- Рентгенография органов грудной клетки (ОГК).
- Консультация офтальмолога.
Клинические рекомендации лечения
Лечение артериальной гипертензии начинается с изменения образа жизни, который влияет на колебания давления. Пациенту следует заменить суету на душевный покой и радость от жизни. Рекомендуется посетить психолога, взять отпуск или выехать на отдых на природу.
Главная цель антигипертензивной терапии — снизить артериальное давление до целевых значений. Целевым считается АД 140/90 мм рт. ст.
При выборе тактики лечения врач учитывает все факторы риска и сопутствующие заболевания, определяя степень сердечно-сосудистого риска. Снижение артериального давления проводится в два этапа, чтобы избежать гипотонии и коллаптоидных состояний. На первом этапе АД снижают на 20% от исходного, а затем достигают целевых значений.
Если установлен диагноз артериальная гипертензия, лечение также включает изменение рациона питания. Правильное питание способствует быстрому восполнению запасов витаминов и минералов, необходимых для сердечно-сосудистой системы.
Немедикаментозные методы борьбы
Человек может самостоятельно снизить давление, следуя простым правилам профилактики и ведя активный образ жизни.
- Нормализуйте питание: увеличьте потребление растительной пищи, сократите соль до 5 г в сутки и ограничьте жирные продукты.
- Исключите алкоголь.
- Откажитесь от курения, так как оно негативно влияет на сердечно-сосудистую систему.
- Занимайтесь физической активностью: 30 минут аэробной нагрузки через день. Избегайте силовых тренировок.
- Похудейте, если у вас есть избыточный вес.
Медикаментозное лечение
Таблетки от давления должен назначать врач. Самолечение при гипертонии неэффективно и может привести к гипертоническому кризу.
Виды препаратов от давления:
-
Ингибиторы ангиотензин-превращающего фермента (ИАПФ) и блокаторы рецепторов ангиотензина II (БРА). Эти препараты часто применяются для лечения артериальной гипертензии, особенно при гиперфункции ангиотензин-альдостероновой системы. Иногда ИАПФ могут терять эффективность из-за изменения пути синтеза ангиотензина, в отличие от БРА, где такого эффекта не наблюдается.
-
Антагонисты кальция (АК). Они снижают периферическое сопротивление сосудов и, как следствие, артериальное давление. Существуют три группы АК:
- Дигидропиридины (Амлодипин, Нифедипин);
- Фенилалкиламины (Верапамил);
- Бензотиазепины (Дилтиазем).
Эти препараты защищают стенки сосудов от тромбообразования, предотвращают атеросклероз и обеспечивают защиту почек и головного мозга.
-
Тиазидные диуретики (гидрохлортиазид) усиливают выведение хлора и натрия с мочой, уменьшая объем циркулирующей крови и снижая артериальное давление. При высоких дозах могут возникать метаболические нарушения. Чаще всего их комбинируют с ИАПФ или БРА. Антагонисты рецепторов к альдостерону (спиронолактон) снижают артериальное давление, связываясь с альдостероновыми рецепторами, и уменьшают выведение калия и магния.
-
Бета-адреноблокаторы (бисопролол, небиволол, карведилол) назначаются при инфаркте миокарда или сердечной недостаточности. Они снижают частоту и силу сокращений сердца, но могут негативно влиять на метаболизм. Эти препараты помогают предотвратить патологии сосудов головного мозга и инсульты.
Пациент может принимать один назначенный препарат или комбинированное лечение (2-3 препарата).
Другие классы средств против артериальной гипертензии:
- Агонисты имидазолиновых рецепторов (рилменидин, моксонидин) положительно влияют на углеводный обмен и способствуют снижению веса.
- Альфа-адреноблокаторы (празозин) также положительно влияют на метаболизм и используются в комбинации с другими антигипертензивными средствами.
- Ингибиторы ренина (например, алискирен) снижают уровень ренина и ангиотензина в крови.
Комбинации антигипертензивных препаратов должны иметь схожие фармакокинетические свойства и обеспечивать ожидаемый эффект. Примеры рациональных комбинаций: диуретик и ИАПФ, диуретик и БРА, ИАПФ и антагонисты кальция, диуретик и антагонисты кальция, БРА и антагонисты кальция.
Если пациент перенес инфаркт миокарда или инсульт, рекомендуется принимать аспирин в различных дозах, который также предотвращает образование атеросклеротических бляшек на стенках сосудов.
При изменениях липидограммы назначают статины.
Лечение гипертонического криза
Гипертонический криз — это резкое повышение артериального давления выше 160/120 мм рт. ст., сопровождающееся клиническими проявлениями. Кризы делятся на неосложненные и осложненные, при которых существует угроза жизни пациента.
Лечение осложненного криза проводится в терапевтическом или кардиологическом стационаре. Цель — снизить артериальное давление на 25%, хотя это не всегда необходимо.
Применяемые препараты:
- Вазодилататоры (нитроглицерин, нитропруссид натрия, эналаприлат);
- Бета-блокаторы (метопролол);
- Ганглиоблокирующие вещества;
- Мочегонные препараты;
- Нейролептики.
Неосложненный криз купируется быстрее с помощью пероральных антигипертензивных средств (каптоприл, клонидин, моксонидин, нифедипин и др.).
Профилактика
В период обострения болезни следует исключить из рациона соленые и острые продукты, а также алкоголь. Рекомендуется больше отдыхать и избегать тяжелых умственных и физических нагрузок.
Лечение артериальной гипертензии подбирается индивидуально. Учитываются режим дня, питание пациента, его телосложение и другие факторы. Прием препаратов подробно объясняется лечащим врачом. Важно, чтобы пациент осознавал значимость лечения и следовал всем рекомендациям доктора.