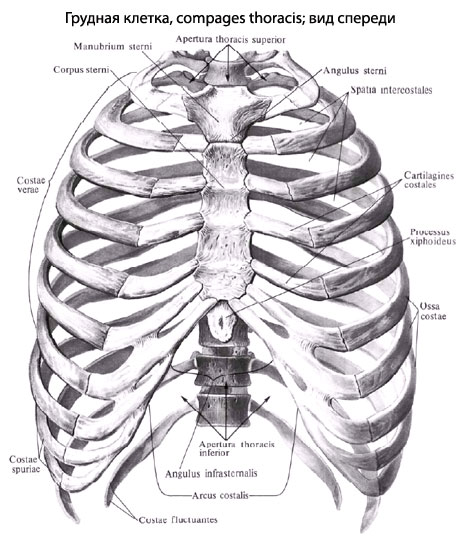
Повреждения грудной клетки — это травмы, затрагивающие кости каркаса грудной клетки и/или органы грудной полости. Эта группа травм включает как переломы ребер, так и повреждения жизненно важных органов, таких как легкие и сердце. Такие травмы могут представлять угрозу для жизни пациента и часто сопровождаются кровопотерей и острой дыхательной недостаточностью, которые могут возникнуть сразу или позже после травмы. Поэтому все пациенты с повреждениями грудной клетки должны быть срочно направлены в специализированное медицинское учреждение для обследования и лечения, которое может быть как консервативным, так и оперативным, в зависимости от типа травмы.
Общие сведения
Повреждения грудной клетки — это травмы ребер, грудины и внутренних органов грудной полости. Они могут сильно различаться по характеру и тяжести, но всегда рассматриваются врачами как серьезные из-за потенциальной угрозы жизни пациента. Эти травмы имеют высокую летальность при отсутствии медицинской помощи, но при своевременной доставке в специализированное учреждение процент благоприятных исходов значительно возрастает. Смертность составляет 5-6%, причем большинство случаев связано с открытыми повреждениями и множественными переломами ребер с разрывом легкого.
Классификация
Все повреждения грудной клетки делятся на две группы: закрытые и открытые. Закрытые повреждения характеризуются отсутствием раны и подразделяются на:
- Сотрясения — травмы, при которых отсутствуют видимые морфологические изменения грудной клетки.
- Ушибы — включают ушибы ребер и мягких тканей, ушиб сердца, сосудов, легких, гемоторакс, пневмоторакс, а также переломы грудины, ребер и грудных позвонков.
- Сдавления — случаи травматической асфиксии, когда грудь пациента сжимается между двумя тупыми предметами, что приводит к удушью.
Открытые повреждения грудной клетки сопровождаются раной, которая может быть ножевой, огнестрельной и т. д. Они подразделяются на:
- Непроникающие.
- Проникающие.
- Без повреждения внутренних органов грудной полости.
- С повреждением внутренних органов грудной полости.
- С повреждением костей (ребер, грудных позвонков или грудины).
- Без открытого пневмоторакса или с его наличием.
- Без открытого гемоторакса или с его наличием.
- Торакоабдоминальная травма (с одновременным повреждением грудной полости, диафрагмы и брюшной полости).
В зависимости от характера повреждения выделяют сквозные, слепые и касательные раны груди.
Причины
В мирное время закрытая травма грудной клетки встречается гораздо чаще, чем открытая. Основные причины — автомобильные аварии (70%), падения с высоты (23%), производственные травмы, природные катастрофы, криминальные действия (избиения, драки) и бытовые травмы. При закрытой травме чаще всего выявляются повреждения легких (60%), ребер (45,4%), сердца (8%) и позвоночника (4,8%). Повреждения остальных органов встречаются реже. Повреждения легких, межреберных сосудов, плевры, бронхов и легочных сосудов обычно имеют вторичный характер и возникают из-за травматизации этих органов острыми концами сломанных ребер.
Открытые повреждения в мирное время случаются редко и чаще всего являются результатом ранений холодным оружием. В военное время количество огнестрельных ранений значительно возрастает. Раны от других предметов, таких как острые металлические штыри или куски арматуры, могут возникнуть в результате производственных травм, техногенных или природных катастроф, а также бытовых несчастных случаев.
Переломы ребер и грудины
Переломы ребер чаще встречаются у взрослых, в то время как у детей и подростков они редки из-за высокой эластичности костей. Переломы можно разделить на три группы: непрямые, прямые и отрывные. Наибольшее смещение отломков и риск повреждения органов грудной полости наблюдаются при отрывных, двойных и множественных переломах.
Отломки ребер могут повредить легкие, плевру и межреберные сосуды, что приводит к внутреннему кровотечению и гемотораксу. Если острый конец ребра прокалывает легкое, воздух попадает в плевральную полость, вызывая пневмоторакс.
Основные симптомы перелома ребер — резкая боль в месте повреждения и дискомфорт при сжатии грудной клетки. Дыхание становится поверхностным, пациенту удобнее находиться в сидячем положении. Для диагностики используется рентгенография. Лечение направлено на облегчение боли, профилактику пневмонии и улучшение дыхания.
При неосложненном переломе одного ребра пациент наблюдается амбулаторно. Перелом двух и более ребер требует госпитализации. Больным назначают анальгетики и физиолечение, рекомендуют полусидячее положение. Для предотвращения застойных явлений в легких обязательно назначается дыхательная гимнастика. При множественных переломах проводится оперативная иммобилизация.
Переломы грудины встречаются реже и сопровождаются болью, усиливающейся при кашле и глубоком дыхании. Пальпация вызывает резкую боль. Для подтверждения диагноза выполняется боковая рентгенография грудины. Лечение проводится в стационаре. При переломах без смещения назначаются покой и обезболивающие. При смещении выполняется репозиция.
Ушибы, сотрясения и сдавления
Повреждения грудной клетки встречаются реже, чем переломы ребер. Они возникают из-за удара тупым предметом или сжатия между двумя крупными предметами. Ушиб грудной клетки сопровождается небольшой гематомой и умеренной болью, обычно не требуя специального лечения. Однако при сильном ушибе может возникнуть обширное кровоизлияние в ткани или полости грудной клетки, иногда с разрывом органов. Такие травмы считаются тяжелыми и требуют неотложной госпитализации, так как могут привести к смерти пациента.
При сотрясении грудной клетки наблюдается тяжелый шок без анатомических изменений. Состояние пациента критическое: дыхание неравномерное, болезненное и поверхностное, пульс учащенный, неровный и едва уловимый. Конечности холодные и цианотичные. Необходима немедленная госпитализация, полный покой и вдыхание кислорода под давлением.
При сдавлении грудной клетки нарушаются дыхательные движения. Кровь оттекает от надплечий, верхней части груди, шеи и головы, что приводит к удушью и возможным нарушениям сознания. Кожа в этих областях синеет, на ней, а также на конъюнктиве и слизистой рта появляются мелкие кровоизлияния (экхимозы). Выявляется симптом декольте — отек и цианоз верхней части туловища. Возможна временная потеря зрения и слуха из-за кровоизлияний в зрительный нерв, сетчатку, глазное яблоко и внутреннее ухо.
Пациента госпитализируют и рекомендуют находиться в полусидячем положении. Для устранения болевого синдрома выполняют новокаиновые вагосимпатические блокады. Проводят санацию дыхательных путей, оксигенотерапию и, в некоторых случаях, искусственную вентиляцию легких.
Открытые повреждения
При непроникающих повреждениях грудной клетки состояние пациентов обычно удовлетворительное. Лечение включает наложение повязки или ушивание раны. При проникающих ранениях состояние может значительно варьироваться в зависимости от наличия или отсутствия гемопневмоторакса, а также сопутствующих повреждений внутренних органов и костей.
Гемоторакс возникает из-за кровотечения в плевральную полость из поврежденных сосудов легкого и грудной стенки, а пневмоторакс — из-за попадания воздуха из раненого легкого. При повреждении легкого могут наблюдаться кровохарканье, гемоторакс и подкожная эмфизема. Для уточнения диагноза проводят рентгенографию грудной клетки. Лечение хирургическое. Пациентов госпитализируют в специализированное отделение, где торакальные хирурги экстренно выполняют операцию и ушивание раны. Объем вмешательства зависит от характера травмы.
Гемоторакс
Гемоторакс — это скопление крови в плевральной полости, возникающее при повреждении межреберных сосудов, легкого или внутренней грудной артерии. Выделяют три степени гемоторакса: малый (менее 500 мл), средний (от 500 до 1000 мл) и большой (более 1000 мл).
При малом гемотораксе состояние пациента не страдает или ухудшается незначительно, возможно консервативное лечение. Средний гемоторакс сопровождается умеренным ухудшением состояния, учащением дыхания, и может потребовать как консервативного лечения, так и плевральной пункции.
Большой гемоторакс приводит к шоку, нарушению гемодинамики, сморщиванию легкого и смещению органов средостения. У пациента наблюдается цианоз кожи, учащенный и поверхностный пульс и дыхание. Положение тела вынужденное, сидячее, с опорой на руки. Необходима плевральная пункция, а при нарастании гемоторакса — торакотомия для выявления и устранения источника кровотечения. Все пациенты с гемотораксом подлежат обязательной госпитализации. Наблюдение включает повторные рентгеноскопические или рентгенографические исследования для оценки динамики и определения дальнейшей тактики лечения.
Пневмоторакс
Пневмоторакс — это скопление воздуха в плевральной полости, возникающее из-за повреждения легкого или внешнего воздействия. Существует три вида пневмоторакса: закрытый, открытый и клапанный.
При закрытом пневмотораксе рана закрыта мягкими тканями. Количество воздуха ограничено и не увеличивается. Небольшое количество воздуха может рассосаться самостоятельно, при умеренном — требуется плевральная пункция.
Открытый пневмоторакс возникает при ранениях грудной клетки. Его особенностью является наличие сообщения между плевральной полостью и внешней средой. Во время вдоха воздух проникает через рану, а при выдохе — выходит. Легкое постепенно спадается. Необходимо ушивание раны и дренирование плевральной полости.
При нарастающем (клапанном) пневмотораксе воздух попадает в плевральную полость, но не выходит. Состояние пациента быстро ухудшается: наблюдаются расстройства дыхания, одышка, удушье, тахикардия и цианоз. Требуется немедленное дренирование плевральной полости.
Пневмоторакс также вызывает сжатие легкого и баллотирование средостения — движение органов при вдохах и выдохах. Это приводит к смещению сердца и сосудов, что уменьшает приток крови к сердцу и ухудшает состояние пациента. Все больные госпитализируются, принимаются экстренные меры для устранения пневмоторакса, а затем проводится динамическое наблюдение с повторными рентгенографиями легких.
Ушиб грудной клетки
Чаще всего встречаются ушибы грудной клетки, иногда сопровождающиеся переломами ребер. При ударах мягких тканей возникают локальное припухание и болезненность, а иногда — подкожная флюктующая гематома (при тангенциальном ударе). Из-за кровоизлияний в мышцы пациент дышит поверхностно, а глубокий вдох вызывает усиление боли. Для уточнения диагноза проводят перкуторное и аускультативное обследование легких, а также рентгенографию травмированной половины грудной клетки.
Лечение включает обезболивающие средства (анальгетики, новокаиновую блокаду), пункцию гематомы, а через 3-4 дня — тепловые процедуры и дыхательную гимнастику. Если кровь из гематомы не рассасывается, ее удаляют через разрез кожи. Для профилактики осложнений антибиотики не назначают. Работоспособность восстанавливается через 2-3 недели.
Медицинский эксперт статьи
Весь контент iLive проверяется медицинскими экспертами для обеспечения точности и соответствия фактам. Мы строго выбираем источники информации, ссылаясь только на авторитетные сайты, академические исследовательские институты и проверенные медицинские исследования. Цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на эти исследования.
Если вы считаете, что какой-либо из наших материалов неточен, устарел или вызывает сомнения, выберите его и нажмите Ctrl + Enter.
Ушиб грудной клетки — распространенное явление в травматологии, возникающее по различным причинам: бытовым, спортивным, производственным и другим. Это состояние возникает при столкновении мягких тканей с твердым, тупым объектом, часто в результате падения. Грудная клетка, имеющая мягкие ткани, подвержена травмам разной степени тяжести. Кожные покровы, хотя и первыми сталкиваются с повреждением, страдают меньше, чем плевра и легочная ткань.
При сильном ушибе грудной клетки может пострадать и функция сердца, вплоть до травматического инфаркта из-за сдавливания легких, отека и нарушения дыхания. Ушиб грудной клетки можно разделить на две категории: с повреждением каркаса (переломы ребер) и без повреждения каркаса (сдавливания и сотрясения). Дифференциация этих групп осуществляется как при осмотре, так и с помощью рентгенологического обследования.
[1], [2], [3]
Ушиб грудной клетки с переломом ребер
Переломы ребер часто встречаются, особенно у пожилых людей с уязвимой костной системой. Ушиб грудной клетки, сопровождающийся переломом ребер, может привести к гемотораксу и пневмотораксам. Подкожная эмфизема также представляет опасность, так как возникает из-за смещения средостения. Накопившийся в плевре воздух сжимает легкое и сдвигает средостение в неповрежденную сторону. Эмфизема обычно рассасывается самостоятельно при адекватной терапии и не требует операции. Если повреждены сосуды между ребрами или есть разрыв легкого, может возникнуть гемоторакс, который в двусторонней форме представляет опасность для жизни из-за риска асфиксии. Односторонняя форма может рассосаться самостоятельно или потребовать пункций и антибиотикотерапии.
Пневмоторакс бывает закрытым, открытым и клапанным. Воздух в плевральной полости, особенно при открытой форме, может вызвать серьезные патологии бронхо-легочной системы. Открытая форма, возникающая из-за ушиба грудной клетки, требует срочного закрытия окклюзионной повязкой, чтобы предотвратить инфицирование. Клапанная форма лечится с помощью пункций и дренажа.
Как определить ушиб грудной клетки?
Симптомы и признаки ушиба грудной клетки:
- Усиливающаяся боль при вдохе или выдохе.
- Отек и небольшие кровоизлияния в области травмы, реже — гематома.
- Сильная боль при пальпации может указывать на перелом ребер.
- Остановка дыхания, цианоз и потеря сознания — признаки сердечной недостаточности.
- Падение артериального давления и пульса.
- Подкожная эмфизема — признак повреждения плевры.
Ушиб грудной клетки может привести к серьезным последствиям, таким как закрытые разрывы тканей и органов, а также переломы костей.
Ушиб грудной клетки: лечение и уход за больным
Ушиб грудной клетки, как и любая серьезная травма, требует осмотра врача и диагностики. В качестве первой помощи можно наложить тугую повязку для уменьшения боли. Пострадавшему необходим полный покой и холодные компрессы на место травмы, которые следует менять каждые 20-30 минут. Если ушиб сопровождается сильной болью, можно принять обезболивающее, но это не заменяет визит к врачу. При симптомах цианоза (посинение губ и лица), одышке, необходимо приподнять больного для облегчения дыхания и немедленно вызвать скорую помощь.
Медицинская помощь включает рентгенологическое обследование, возможную госпитализацию и назначение лечения. Это могут быть новокаиновые блокады, нестероидные противовоспалительные препараты и анальгетики. При благоприятном исходе показаны физиотерапевтические процедуры. Боль уменьшается постепенно в течение месяца.
Ушиб грудной клетки проявляется характерными симптомами, быстро диагностируется и при своевременном обращении за медицинской помощью имеет высокий шанс на выздоровление и благоприятный прогноз.
Закрытая травма грудной клетки
Травмы грудной клетки составляют около 10% всех травм в мирное время. В зависимости от механизма, характера и силы воздействия могут возникать различные повреждения.
Существуют закрытые (без нарушения целостности кожи) и открытые повреждения (ранения) грудной клетки. Открытые повреждения делятся на те, которые не проникают в грудную полость (с сохранением целостности париестальной плевры), и на проникающие в плевральную полость.
Закрытые и открытые повреждения могут сопровождаться переломами или без них, а также с повреждением или без повреждения органов грудной клетки.
При всех видах травмы грудной клетки нарушаются глубина и ритм дыхания, а также нормальное откашливание, что может привести к гипоксии и осложнениям.
Закрытые повреждения возникают в результате удара, сотрясения или сжатия грудной клетки. Характер и тяжесть повреждений зависят от механизма и силы травмы.
- Ушиб грудной клетки
- Сотрясение грудной клетки
- Переломы ребер
- Лечение неосложненных переломов ребер
- Осложнения переломов ребер
- Гемоторакс
- Закрытый и клапанный пневмоторакс
- Подкожная эмфизема
- Переломы грудины
Сотрясение грудной клетки
Легкое сотрясение может не проявляться клинически. Пациент ощущает лишь изменение глубины и ритма дыхания, а также нехватку воздуха. Тяжелые сотрясения грудной клетки приводят к кровоизлиянию в легкие и напоминают тяжелый шок. Общее состояние пациента тяжелое: наблюдаются цианоз, холодные и влажные конечности, частый и аритмичный пульс, а также частое, поверхностное и неравномерное дыхание. Тяжелые сотрясения могут привести к смерти. Такие пациенты требуют интенсивной терапии, иногда реанимационных мероприятий, а затем — симптоматического лечения.
Переломы ребер
Одиночные переломы ребер обычно возникают из-за прямой травмы в месте приложения силы, например, при ударе или прижатии к предмету. Двойные переломы также возможны. При сжатии грудной клетки в переднезаднем направлении ломаются несколько ребер по подмышечной линии, а в боковом — по паравертебральной и среднеключичной линиям. Множественные двусторонние переломы часто встречаются при тяжелых дорожно-транспортных происшествиях или завалах. Острые осколки ребер могут повредить межреберные сосуды, перфорировать париетальную плевру и даже повредить легкое.
Симптомы. Пациент испытывает резкую боль в месте перелома, которая усиливается при вдохе. Общее состояние зависит от тяжести травмы, количества поврежденных ребер, степени недостаточности легких, гипоксии, кровопотери и плевропульмонального шока.
При одиночных переломах общее состояние пациента обычно удовлетворительное. Он щадит грудную клетку и дышит поверхностно. Из-за боли не может откашлять слизь, что приводит к клокотанию и может вызвать пневмонию. Кровохарканье свидетельствует о повреждении легких.
При пальпации определяются точки максимальной болезненности. Если грудная клетка сжимается, локальная боль усиливается, и пациент указывает на место перелома. При двойных переломах (окончатый перелом) участок западает при вдохе и выравнивается при выдохе. Эта флотация грудной стенки при каждом вдохе вызывает сильную боль, что влияет на дыхание и функции органов средостения.
Множественные и двусторонние переломы ребер приводят к серьезным нарушениям дыхания, гипоксии и травматическому плевропульмональному шоку. Обследование включает рентгенографию грудной клетки, перкуссию и аускультацию для выявления переломов и возможных осложнений, таких как гемоторакс и пневмоторакс.
Лечение по поводу неосложненных переломов ребер
Если повреждены отдельные ребра, лечение включает обезболивание, улучшение дыхания и профилактику пневмонии.
Больного располагают в полусидячем положении. Проводят местную или паравертебральную блокаду 1% раствором новокаина и назначают анальгетики. После обезболивания улучшается экскурсия грудной клетки, дыхание становится ровным и глубоким, что помогает откашливать мокроты и предотвращает пневмонию. Блокаду повторяют 2-3 раза. Также назначают дыхательную гимнастику и симптоматическую терапию. Переломанные ребра срастаются за 3-4 недели, работоспособность восстанавливается через 5-6 недель.
При множественных переломах ребер (четыре и более) проводят комплексное лечение в зависимости от тяжести состояния больного. Чтобы избежать повторных блокад и обеспечить постоянное обезболивание, в паравертебральный участок вводят тонкий катетер, который фиксируют к грудной стенке. Второй конец катетера выводят в область надплечья. При появлении боли в катетер вводят 15-20 мл 0,5% раствора новокаина 4-5 раз в сутки.
Для больных с тяжелыми расстройствами дыхания применяют шейную вагосимпатическую блокаду по А. В. Вишневскому и проводят интенсивную терапию, иногда включая реанимационные мероприятия (интубацию, аппаратное дыхание и т.д.).
При двойных окончательных переломах ребер для устранения флотации фиксируют ребра спицами Киршнера под местной анестезией или накладывают на западающий участок прошивку за мягкие ткани и надкостницу среднего ребра. Такие ребра срастаются в нормальные сроки. Открытый остеосинтез ребер применяется крайне редко.
Комплексное лечение также включает оксигенотерапию, отсасывание слизи из трахеи и антибиотикотерапию.
Осложнения переломов ребер
Переломы ребер, особенно множественные, часто приводят к гемотораксу, закрытому и клапанному пневмотораксу, а также подкожной эмфиземе.
Гемоторакс
Гемоторакс — это скопление крови в плевральной полости, возникающее из-за повреждения мышц или межреберных сосудов, часто при переломах ребер. При повреждении легочной паренхимы кровотечение обычно меньше, но может сочетаться с пневмотораксом, образуя гемопневмоторакс. Гемоторакс классифицируется по объему: небольшой (100-200 мл), средний (300-500 мл) и тотальный (1-1,5 л), который встречается крайне редко.
Для определения уровня гемоторакса используют перкуссию и рентгенографию в вертикальном положении пациента. При перкуссии верхняя граница притупления звука четко выделяется на фоне коробочного звука пневмоторакса. На рентгенограмме участок гемоторакса выглядит затемненным с выраженной горизонтальной верхней границей. Для уточнения диагноза проводят пункцию плевральной полости под местной анестезией. В случае небольшого гемоторакса может не удастся отсосать кровь из синуса.
Симптомы небольшого гемоторакса часто не выражены, и клиническая картина в основном включает признаки переломов ребер. Однако необходимо следить за динамикой состояния, так как гемоторакс может увеличиваться. Средний и тотальный гемоторакс сжимают легкое, что приводит к гипоксии, одышке и иногда к нарушениям гемодинамики. Температура тела может повышаться до 38-39 °C.
Лечение гемоторакса, как осложнения переломов ребер, требует комплексного подхода. При незначительном кровоизлиянии кровь может рассасываться самостоятельно, но пункцию проводят для уменьшения объема крови. В результате реактивного воспаления плевры и остатков крови плевральная полость может облитерироваться.
При значительном гемотораксе кровь немедленно отсасывают пункционной иглой, так как она может образовать сгусток. Если после пункции кровь снова появляется, это указывает на неостановленное кровотечение, и необходимо проводить торакотомию для его остановки. Перед операцией выполняют пункцию и пробу Рувилуа-Грегуара для определения свежести крови: свежая кровь быстро оседает в сгусток, а несвежая — нет. В последнем случае можно ограничиться повторной пункцией.
После гемоторакса может развиться экссудативный плеврит. В этом случае уточняют диагноз с помощью пункции и проводят консервативное лечение, включая повторные пункции и медикаментозную терапию.
Закрытый и клапанный пневмоторакс
При повреждении висцеральной плевры и легочной паренхимы воздух попадает в плевральную полость, где обычно поддерживается отрицательное давление (0,039-0,078 кПа, 4-8 мм вод. ст.). Эластичная легочная ткань сокращается, и легкое спадается, что приводит к закрытому пневмотораксу. Если в плевральную полость попадает кровь из поврежденных сосудов или легочной ткани, возникает гемопневмоторакс.
В некоторых случаях легкое повреждено так, что над разрывом нависает плевра или легочная ткань. При вдохе воздух попадает в плевральную полость, а при выдохе эта ткань действует как клапан, не позволяя воздуху выйти, что приводит к клапанному пневмотораксу.
С каждым вдохом количество воздуха в плевральной полости увеличивается, что повышает давление (напряженный пневмоторакс). Это приводит к сжатию легкого и смещению средостения, что вызывает расстройства газообмена и гемодинамики. Состояние больного ухудшается, появляется одышка, цианоз, тахикардия и страх, вызванный удушьем.
Пневмоторакс определяется перкуторно по характерному коробочному звуку, сравнивая его со здоровой половиной грудной клетки. При аускультации дыхание ослаблено, а при коллапсе легкого не прослушивается. На рентгенограмме виден четкий контур спавшего легкого на фоне просветления пневмоторакса. Для уточнения диагноза проводят пункцию плевральной полости; при клапанном напряженном пневмотораксе воздух выходит под давлением.
Лечение. При закрытом пневмотораксе, независимо от степени, сразу отсасывают воздух из плевральной полости. Это улучшает состояние больного и предотвращает ригидность легкого при длительном пневмотораксе.
При гемотораксе грудную клетку пунктируют в нижнем отделе, а при пневмотораксе — в верхнем, чаще во II межреберье по средне-ключичной линии. Воздух отсасывают с помощью шприца Жане или триампульной системы. Если давление в плевральной полости становится отрицательным, триампульную систему исключают. Расправление легкого контролируют перкуторно и рентгенологически.
При тяжелом состоянии больного с закрытым клапанным пневмотораксом необходимо немедленно перфорировать грудную стенку толстой иглой, чтобы перевести закрытый пневмоторакс в открытый. После прокола воздух выделяется под давлением, и давление в полости уравнивается с атмосферным, что улучшает состояние больного и уменьшает удушье. Через несколько часов клапан может приклеиться фибрином, и образуется обычный закрытый пневмоторакс. В этом случае воздух отсасывают триампульной системой. Если легкое расправилось, систему не отключают, а удерживают отрицательное давление и наблюдают за ним в течение одного-двух дней. Систему отключают только после подтверждения закрытия клапана и отсутствия воздуха в плевральной полости, что проверяют перкуссией, аускультацией и рентгенологически.
Если количество отсасываемого воздуха превышает объем плевральной полости, это указывает на продолжающееся поступление воздуха из поврежденного легкого. В таком случае проводят дренирование плевральной полости по методу Бюлау.
Техника выполнения. Один конец стерильной резиновой трубки (диаметр 5 мм, длина 60-70 см) герметично закрепляют пальцем хирургической перчатки, верхушку которого рассекают на 1,5-2 см. Проводят торакоцентез и вставляют второй конец трубки в плевральную полость, фиксируя ее и герметизируя рану кожи швом. Палец опускают в стерильную банку с антисептическим раствором (фурацилин 1:500, етакридин лактат 1:1000 и т.д.).
Во время вдоха кончик пальца в растворе спадается и закрывает отверстие, предотвращая засасывание раствора в трубку. При выдохе воздух выходит в банку. Так функционирует отсасывающий дренаж. Через день-два, когда клапан в легких закрывается, в плевральной полости создается отрицательное давление, легкое расправляется, и дренаж перестает работать, его удаляют через сутки.
Если клапан не закрывается через несколько дней, это указывает на значительное повреждение легкого, и больного оперируют. После ликвидации пневмоторакса пациентов с переломами ребер лечат по общим принципам.
Подкожная эмфизема
При пневмотораксе и повреждениях париетальной плевры или средостения воздух из плевральной полости может попадать в мягкие ткани грудной клетки или средостения. Он перемещается межфасциальными пространствами в подкожную клетчатку надплечья, шеи и лица. Подкожная эмфизема особенно выражена при клапанном пневмотораксе.
Признаки подкожной эмфиземы включают припухлость в области скопления воздуха и специфический хруст при пальпации («походка по снегу») из-за разрыва пузырьков и перемещения воздуха. При перкуссии над эмфиземой можно заметить изменение перкуторного звука. Воздух в мягких тканях также виден на рентгенограмме грудной клетки.
Подкожная эмфизема обычно уменьшается самостоятельно, и специального лечения не требуется. Однако при значительной эмфиземе, когда воздух сжимает вены или трахею, выполняются небольшие кожно-фасциальные вскрытия с дренированием над ключицей для выхода воздуха.
Переломы грудины
Переломы грудины обычно возникают из-за прямой травмы. Чаще всего перелом происходит в месте перехода рукоятки в тело грудины, реже — в области мечевидного отростка и тела грудины. Смещение отломков, как правило, незначительное.
Симптомы. Пациенты жалуются на локальную боль, усиливающуюся при глубоком вдохе и кашле. При пальпации определяется локальная болезненность и степень смещения отломков.
Диагностика. Для уточнения диагноза проводится рентгенография в боковой проекции грудины.
Лечение. В область перелома вводят 10 мл 1% раствора новокаина. При переломах без смещения специального лечения не требуется. Грудина срастается в течение 3-4 недель. Если тело грудины смещено назад, пациента укладывают на кровать со щитом и подкладывают валик под грудно-поясничный отдел для достижения необходимой реклинации. После сопоставления отломков реклинацию можно уменьшить.
Через 3-4 недели пациента выписывают. Средний срок нетрудоспособности составляет 6 недель.
Оперативное лечение при переломах грудины показано только в случае, если после репозиции сохраняются боль или нарушения функций органов средостения.
Литература:
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).
- Wise, «Review of the History of Medicine» (Л., 1967).
- Скориченко, «Доисторическая M.» (СПб., 1996); его же, «Гигиена в доисторические времена» (СПб., 1996).
- Красивая медицина.
- iLive.
- Eurolab.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая эффективность прототипа лекарственной формы соединения ЛХС-1208 для внутривенного введения // Российский биотерапевтический журнал. 2012. № 2. С. 49.